Systemy transdermalne to nowoczesna postać leku, która nie tylko zapewnia wygodę stosowania, ale przede wszystkim zwiększa skuteczność i bezpieczeństwo leczenia. Takie efekty uzyskujemy przy mniejszych dawkach i ograniczonych skutkach ubocznych. Ich zastosowanie wymaga jednak pewnej wiedzy, którą powinni przekazywać pacjentom farmaceuci.
Nieprawidłowe zastosowanie systemów transdermalnych jest przyczyną nieskuteczności terapii, wystąpienia nasilonych skutków ubocznych, a nawet przedawkowania leku.
Systemy terapeutyczne
System terapeutyczny to postać leku, która uwalnia substancję leczniczą ze ściśle określoną, stałą szybkością przez ustalony czas. W zależności od rodzaju systemu, może to być kilkanaście godzin, kilka dni, miesięcy, a nawet lat. W tym okresie system terapeutyczny zapewnia stałe stężenie leku w organizmie [1]. Na rynku dostępne są systemy terapeutyczne doustne, oczne, domaciczne, a także implanty niebiodegradowalne, ale obecnie w medycynie największe znaczenie mają plastry transdermalne. Czytaj więcej: Systemy terapeutyczne.
Jak działają plastry transdermalne?
Transdermalne systemy terapeutyczne TTS (transdermal therapeutic system) mają postać wielowarstwowych, cienkich plastrów o różnych kształtach i rozmiarach. Zawierają jedną, czasem dwie substancje lecznicze. Przykleja się je na skórę w celu przeniknięcia substancji do krążenia ogólnego.
W TTS jedna z warstw (matryca stanowiąca zbiornik leku lub membrana) odpowiedzialna jest za kontrolę uwalniania leku. W chwili obecnej zdecydowana większość transdermalnych systemów terapeutycznych to systemy matrycowe. Dodatkowo każdy system transdermalny zawiera warstwę zabezpieczającą zewnętrzną warstwę adhezyjną, która pozwala przylepić system do skóry, oraz warstwę zabezpieczającą powierzchnię adhezyjną, usuwaną przed aplikacją systemu na skórę [2].
TTS z zewnątrz przypominają plastry przezskórne, które nie są przeznaczone do podawania substancji leczniczych do krążenia ogólnego, a jedynie miejscowo, do skóry lub tkanki mięśniowej. W takiej postaci występują np. plastry przeciwbólowe (z diklofenakiem, czy ibuprofenem) lub rozgrzewające. W tego typu plastrach nie musi być zachowana kontrolowana, stała szybkość uwalniania i wchłaniania leku.
Czas aplikacji TTS w zależności od rodzaju substancji czynnej wynosi od kilkunastu godzin do 7 dni. Przez cały okres noszenia plastra, we krwi występuje stałe stężenie leku. Po tym czasie w plastrze nadal zawarta jest pewna ilość substancji, ale nie jest ona już uwalniana ze stałą szybkością, dlatego należy go zmienić.
Ilość leku dostarczonego do organizmu w określonym czasie zależy od powierzchni plastra. Aby uzyskać większe stężenie we krwi, producenci najczęściej zwiększają powierzchnię plastra – na przykład TTS z buprenorfiną uwalniający w ciągu godziny 20 µg substancji leczniczej ma 4-krotnie większą powierzchnię, niż TTS uwalniający w tym czasie 5 µg buprenorfiny [1].
Jakie jest zastosowanie systemów transdermalnych?
Pierwszym systemem transdermalnym zarejestrowanym na początku lat 80-tych w USA był system zawierający skopolaminę, stosowany w zapobieganiu objawom choroby lokomocyjnej. Do dziś jest on produkowany i powszechnie stosowany, ale niestety nie jest dostępny na Polskim rynku. Czytaj więcej: Nowoczesne metody podawania substancji leczniczych przez skórę.
Obecnie TTS są szeroko rozpowszechnione w wielu dziedzinach medycyny i zróżnicowanych wskazaniach takich jak:
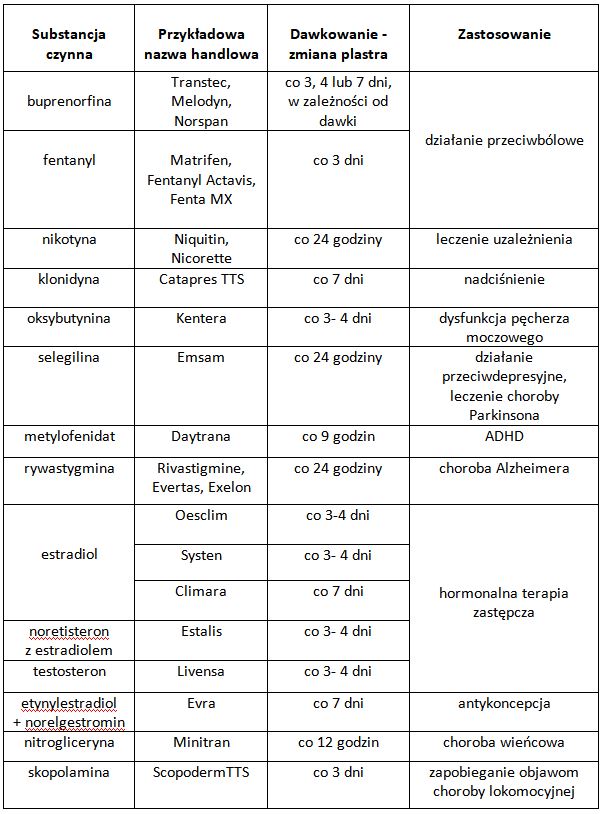
- leczenie uzależnienia (nikotyna, np. Nicorette, NiQuitin);
- leczenie bólu (buprenorfina, np. Transtec, Norspan; fentanyl, np. Matrifen, Fentanyl Actavis, Fenta MX);
- choroba Alzheimera (rywastygmina, np. Exelon);
- antykoncepcja (etinylestradiol i norelgestromin, np. Evra);
- hormonalna terapia zastępcza (estradiol, np. Climara, Systen);
- choroba wieńcowa (nitrogliceryna, np. Minitran);
- dysfunkcje pęcherza moczowego (oksybutynina, np. Kentera);
- zespół niespokojnych nóg (rotygotyna, np. Neupro);
- choroba Parkinsona (selegilina, np. Emsam).
Ponadto istnieje kilka systemów transdermalnych niedostępnych w Polsce, na przykład w leczeniu nadciśnienia (klonidyna, np. Catapres TTS), schizofrenii (asenapina, np. Secuado), czy we wspomnianej chorobie lokomocyjnej (skopolamina, np. Scopoderm TTS).
Czytaj więcej: Wady i zalety hormonalnej terapii zastępczej u kobiet w okresie pomenopauzalnym.
Zastosowanie i dawkowanie systemów transdermalnych przedstawia poniższa tabela: